Из немедикаментозных методов
лечения следует отметить ограничение физических нагрузок, потребления поваренной соли, особенно при наличии отечного синдрома. Медикаментозная терапияИнгибиторы АПФ
являются средством первого выбора . Назначение этих препаратов (при отсутствии противопоказаний) целесообразно на всех стадиях развития болезни, даже при отсутствии выраженных клинических проявлений ХСН. 1048;нгибиторы АПФ способны предупреждать некроз кардиомиоцитов, развитие кардиофиброза; способствуют обратному развитию гипертрофии, снижают величину постнагрузки (внутримиокардиальное напряжение), уменьшают степень митральной регургитации. 1087;рименение ИАПФ достоверно увеличивает продолжительность жизни больных.
Начальная доза препарата: эналаприл 2,5 мг 2 раза в сутки; рамиприл 1,25 мг 1 раз в сутки; периндоприл 2 мг 1 раз в сутки. При хорошей переносимости дозы необходимо увеличить (20-40 мг/сутки — для эналаприла, 10 мг — для рамиприла, 4 мг — для периндоприла). В-адреноблокаторы
целесообразно комбинировать с ингибиторами АПФ. Особенно показаны b-адреноблокаторы у больных со стойкой синусовой тахикардией, а также у пациентов с мерцательной аритмией. bsp;Используют любые b-адреноблокаторы (метопролол, бисопролол, атенолол, карведилол).Лечение начинают с малых доз препаратов, постепенно увеличивая их до максимально переносимых. У части больных в первые 2–3 недели лечения b-адренобл&. ; связано преимущественно с отрицательным инотропным действием этих препаратов. Однако у большинства таких больных со временем начинают преобладать положительны. #1091;ляции кровообращения, восстановлением плотности b-адренорецепторов на клеточных мембранах кардиомиоцитов и уменьшением кардиотоксического действия катехоламинов. Постепенно возрастает ФВ и уменьшаются клинические проявления ХСН. Диуретики
применяют при наличии застоя крови в малом или/и в большом круге кровообращения. Применяют тиазидовые, тиазидоподобные и петлевые мочегонные по обычной схеме.. 1082;и комбинировать с назначением антагонистов альдостерона (альдактон, верошпирон). Для лечения больных с хронической левожелудочковой недостаточностью в качеств&. рбид-динатраты или изосорбид-5-мононитраты. Последние отличаются высокой биодоступностью и предсказуемостью действия (оликард, имдур). Эти лекарственные средства способствуют депонированию крови в венозном русле, уменьшают величину преднагрузки и застой крови в легких. Сердечные гликозиды
показаны больным с постоянной формой мерцательной аритмии.
Применение сердечных гликозидов у тяжелых больных с выраженной систолической дисфункцией ЛЖ и синусовым ритмом, возможно только в комбинации с ингибиторами АПФ, диуретиками под контролем содержания электролитов и мониторинга ЭКГ. Длительное применение негликозидных инотропных средств не рекомендуется, так как достоверно увеличивает смертность этих больных. Кратковременное применение негликозидных инотропных лекарственных средств (леводопа, добутамин, милринон, амринон) оправдано при подготовке больных к трансплантации сердца.
Назначение антиагрегантов
показано всем больным , поскольку в 30% случаев течение заболевания осложняется внутрисердечным тромбозом и развитием тромбоэмболий. С этой целью используется постоянный прием ацетилсалициловой кислоты в дозе 0,25–0,3 г в сутки, применение других антиагрегантов по схемам (трентал, дипиридамол, вазобрал). У больных с мерцательной аритмией показано назначение непрямых антикоагулянтов (варфарин) под контролем показателей коагулограммы. Дозы препарата подбираются так, чтобы величина МНО составляла 2-3 ед.
Общее понятие
Миокардиодистрофия: что это такое? Подобная патология – это всегда проявление другого заболевания. Сердечная мышца подвергается патологическим изменениям, которые не имеют воспалительного характера. Подобная аномалия отмечается у людей разных возрастных категорий: страдают от нее и младенцы, и старики. Но чаще поражение миокарда наблюдается у пожилых пациентов. Нарушения в работе сердечной мышцы хорошо поддаются лечению, что позволяет человеку на начальной стадии болезни без проблем восстановить прежний уровень жизни.
Как реагирует миокард на развивающуюся дистрофию:
- Накапливаются свободные радикалы, разрушающие кардиомиоциты (сердечные клетки).
- Происходит значительное уменьшение клеток, способных выполнять проведение электрического импульса и сокращаться.
- Необходимость получения кислорода постоянно растет, а сердечные клетки теряют способность к его усвоению.
- Высокий уровень кальция снижает тонус сердечных волокон, ткани недополучают необходимое питание.
- Миокард чувствительно реагирует на каждый выброс адреналина, это ослабляет его.
Результатом дистрофических нарушений может стать:
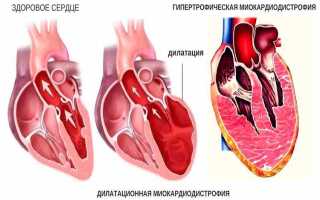
- Дилатация. Полости сердечных камер расширяются, их размер становится больше, но гипертрофия тканей отсутствует.
- Гипертрофия. Стенки миокарда уплотняются, их толщина растет.
- Рестрикция. Отделы сердца начинают уменьшаться, «съеживаться».
Для сокращения сердцу нужна энергия. Большая ее часть продуцируется в состоянии сердечного покоя (паузы между сокращениями). Для протекания биохимической реакции, в процессе которой высвобождается энергия, необходимо участие гормонов, глюкозы, разных видов кислот и ферментов, аминокислот, кетоновых тел, кислорода. Все эти вещества поступают в сердце через кровь. Когда энергию черпать не из чего, клетки миокарда пользуются резервным гликогеном. Получение килокалорий таким способом может осуществляться даже при отсутствии кислорода. Но такого питания хватает ненадолго.
Дистрофия миокарда развивается при полном дефиците энергии. Запущенная стадия патологического состояния ведет к заместительным процессам, сопровождающимся гибелью кардиомиоцитов и заменой их на рубцовую ткань.
Мнение врача:
Алкогольная миокардиодистрофия – серьезное заболевание, вызванное длительным и чрезмерным употреблением алкоголя. Врачи отмечают, что это состояние характеризуется поражением сердечной мышцы, что может привести к серьезным нарушениям работы сердца. Основные симптомы включают утомляемость, одышку, отеки и боли в области сердца. Врачи настоятельно рекомендуют прекратить употребление алкоголя и начать лечение, чтобы предотвратить дальнейшее ухудшение состояния сердца. Важно понимать, что алкогольная миокардиодистрофия – это серьезное заболевание, требующее немедленного вмешательства и изменения образа жизни.
Классификация
Дистрофия сердца может иметь локальный и диффузный характер распространения. В первом случае поражение охватывает ограниченную область тканей, а во втором поражается весь мышечный слой. Первичная патология фиксируется, когда нет возможности отыскать явную причину ее происхождения. Сюда же относят дистрофию сложной природы, которая не подходит ни под одно описание из всех известных видов патологии.
Прежде чем привести к опасным осложнениям, миокардиодистрофия проходит через три стадии развития:
- На первой стадии возникает несколько очагов поражения кардиомиоцитов. Но все аномальные явления компенсируются самим органом: происходит разрастание соседних клеток. Человек в этом периоде может ощутить одышку, аритмию, резкое утомление при выполнении физической нагрузки. Болезненность в груди носит давящий характер и не имеет отношения к физической деятельности. К концу дня отекают ноги. Остановить развитие патологии на этой стадии не представляет особого труда.
- На второй стадии можно заметить более интенсивное проявление симптомов. Называется она субкомпенсаторной. Поражение тканей приобретает разлитой (диффузный) характер. Участки, которые не подверглись изменению, пытаются восполнить недостающие клетки и увеличиваются в размерах, благодаря росту новых клеток. Сердце становится больше своих привычных размеров. Кровь выбрасывается в меньшем объеме. Сокращения ослабевают. Возможность полного восстановления повреждений еще сохраняется при адекватном и своевременном лечении.
- Третья стадия приводит к дегенеративным изменениям в миокарде. Признаки нарушения работы сердца возникают без физического напряжения. Сердце плохо справляется со своими функциями, кровообращение нарушается, страдают другие органы. Кровь застаивается в сосудах легких, печень гипертрофируется. Компенсаторный механизм не работает. Погибшие клетки сердца восстановлению не подлежат.
Изменения, ведущие к дистрофии миокарда, происходят по разным причинам. Они составляют основу классификации главных видов миокардиодистрофии.
- дисгормональная;
- дисметаболическая;
- анемическая;
- алкогольная;
- тонзилогенная;
- спортивная;
- сложная;
- смешанная.
Особенности изменений
Дисгормональная миокардиодистрофия обусловлена изменением гормонального фона. Такое явление возможно под воздействием некоторых заболеваний, или в период особых переходных состояний: климакса, полового созревания, дисфункции щитовидной железы. Пониженный или повышенный уровень женских и мужских гормонов влечет за собой разные симптомы, которые зависят от заболевания или патологии, вызвавшей гормональные нарушения. Дисгормональная миокардиодистрофия при климаксе сопровождается тахикардией, повышенным потоотделением, болями в груди, возникающими в состоянии физического покоя. Они носят тупой или колющий характер. Если снижена выработка гормонов, жидкость застаивается в кардиомиоцитах, обмен веществ в сердечных тканях замедлен. Человек ощущает длительную боль в области сердца, аритмию, замедление сердечных сокращений. Повышенный уровень гормонов вызывает поражение правого желудочка, что проявляет себя частыми ударами сердца, болями в груди, отеками, гипертрофией печени.
Дисметаболическая миокардиодистрофия развивается, когда поражаются венечные сосуды, развиваются метаболические нарушения в организме. Главный источник патологии – сахарный диабет. Проявления: болит сердце, есть сходство со стенокардическими болями, но синдром не уходит после приема «Нитроглицерина», он слабее ощущается и возникает не под действием физической нагрузки.
Анемическая разновидность дистрофии связана с проявлением малокровия, сильного кровотечения, дефицитом железа у беременных, гипоксией всего организма. У больного отмечаются сбивчивый ритм сердца, ускорение сердцебиения, отекают ноги, в груди возникает ноющая боль, беспокоит одышка, кожа бледнеет.
Алкоголь тоже вызывает дистрофические изменения миокарда. Алкогольная дистрофия проявляется во время длительных запоев. Токсичные вещества создают барьер для синтеза энергии, снижают содержание калия в крови. Боли при этом могут отсутствовать, но появляется аритмия, затрудненное дыхание, неврологические расстройства, излишнее выделение пота, беспокойство, тремор рук.
Тонзилогенная форма поражения миокарда появляется, когда хронический тонзиллит дает осложнение на сердце. В группе риска находятся люди, которые часто болеют простудой, ангиной, страдают от болей в горле. Основные проявления патологии: перебои с ритмом сердца, ощущение слабости, болезненность ноющего или колющего характера в груди.
Миокардиодистрофия сердца часто бывает результатом чрезмерной физической нагрузки (синдром «спортивного сердца»).
Патологические изменения в сердечной мышце в этом случае обусловлены длительными, интенсивными спортивными тренировками, что характерно для профессиональных спортсменов. Проявляется такое состояние низким давлением, снижением частоты сердцебиений, сильной слабостью, ощущением пульсации сердца, колющими болями в груди.
Миокардиодистрофия сложного генеза – что это такое? Для развития сложной дистрофии миокарда требуется несколько различных факторов. Причем все они не имеют отношения к кардиозаболеваниям. Основной провоцирующий фактор – нарушенный обмен веществ. Дополнительные – вредные привычки, отравление, эндокринные нарушения. Патологический процесс протекает тяжело, чаще – в хронической форме, реже – в острой. Первые признаки дистрофического синдрома достаточно неспецифичны. Кардиологические симптомы появляются на поздних стадиях: быстрое утомление, одышка, аритмия, сердечная боль.
Миокардиодистрофия смешанного генеза возникает на фоне нескольких разных причин: авитаминоз, нейрогенные и электролитные нарушения, дисметаболизм, гиперфункция щитовидной железы, снижение уровня гемоглобина. В результате миокард увеличивается, растягиваются его клетки, перегородки между камерами истончаются. Заметить признаки патологии сложно, незначительные боли возникают в области сердца под влиянием усиленной физической нагрузки. Дистрофические изменения нарастают быстро, трудно поддаются лечению.
Опыт других людей
Алкогольная миокардиодистрофия вызывает озабоченность у многих людей. Они выражают беспокойство по поводу возможных последствий употребления алкоголя для здоровья сердца. Многие обсуждают важность осознанного подхода к потреблению алкоголя и его влиянию на сердечную систему. Важно обращать внимание на мнение экспертов и следовать рекомендациям по умеренному употреблению алкоголя, чтобы предотвратить развитие сердечных заболеваний.
Общие и специфические симптомы
Общие симптомы миокардиодистрофии:
- Боли в сердце или за грудиной различной интенсивности, длительности и характера. Обычно возникают после физического напряжения. Могут распространяться на левую часть туловища. «Нитроглицерин» не снимает болевой синдром.
- Бледность кожных покровов, ощущение упадка сил, усталость наступает очень быстро.
- Трудное дыхание возникает по причине дефицита кислорода, связанного с недостаточной циркуляцией крови. На начальном этапе развития патологии появляется после нагрузок.
- Отекает нижняя часть ног. Причина – нарушение кровоснабжения.
- Ненормальный сердечный ритм: учащение, замедление, прерывистость сердцебиений.
Специфические признаки:
- Тиреотоксикоз вызывает вместе с дистрофией сердца повышение давления, значительные потери веса, тахикардию.
- Гипотериоз вызывает отек тканей миокарда, это заметно на УЗИ.
- При алкогольной дистрофии возможно развитие гепатомегалии, асцита, сердечной недостаточности.
- Дистрофия в детском возрасте проявляется астенией, глухими тонами сердца, слабостью, хронической усталостью.
- Анемия как источник дистрофии миокарда дает специфические шумы в верхней части легких и над уровнем легочной артерии.
- Дисфункция щитовидной железы проявляет себя слабым пульсом, низким давлением, ощущением зябкости, тоны сердца глухие.
- При климаксе будут мучить перепады настроения, бессонные ночи, чувство нехватки воздуха.
- Тонзилогенная дистрофия вызывает повышенную потливость, сбивчивый ритм пульса, повышение давления, сильные сердечные боли.
Причины
Вызвать нарушения сократительной функции сердца могут следующие патологии:
- Чрезмерные физические перегрузки в течение длительного времени.
- Отклонения, связанные с неправильным обменом веществ.
- Гормональные сбои.
- Действие лекарственных препаратов (например, сердечных гликозидов, цитостатиков, антибактериальных средств).
- Хронические рассадники инфекции в организме.
- Дисфункция желудочно-кишечных путей.
- Отравление никотином, этанолом, наркотическими средствами, токсичными элементами на производстве.
- Неполноценное питание (не хватает белка, витаминов, микроэлементов).
- Нервные расстройства.
- Сердечные и сосудистые патологии (пороки, миокардит, гипертоническая болезнь).
Лечение дистрофии миокарда
Лечебный процесс включает в себя медикаментозное лечение, оптимизацию режима дня и диетическое питание. Лечение дистрофии миокарда пациент может проходить дома, принимая назначенные препараты. Терапевтическое воздействие ведется в таких направлениях:
- Устранение причины патологии, так как симптомы и лечение дистрофии полностью зависят от нее.
- Обеспечение нормального питания сердечной мышцы.
- Стабилизация обменных реакций в тканях миокарда.
Для улучшения состояния больного и предотвращения патологических изменений назначаются следующие лекарственные препараты при лечении миокардиодистрофии:
- Группа препаратов с высоким содержанием кальция и калия («Аспаркам»). Они помогают восстановлению электролитного баланса, стабилизируют функции проводящих путей.
- Магний нужен для нормального электролитного баланса, восстанавливает пораженные клетки, помогает клеткам насыщаться кислородом.
- Препараты для улучшения обменных реакций («Милдронат»). Снимают боли в сердце, обеспечивают кровоснабжение поврежденных участков. Способствуют выведению отработанных элементов. Способствуют клеточному дыханию.
- «Рибоксин» нужен для улучшения дыхания и метаболизма в тканях, помогает сердцу хорошо сокращаться и полноценно отдыхать.
- «Дипиридамол» способствует хорошему кровотоку, устраняет боль, расширяет стенки сосудов.
- «Анаприлин» из группы бета-адреноблокаторов снижает воздействие симпатического отдела нервной системы на миокард. Нагрузка на сердце уменьшается, оно сокращается в умеренном темпе.
- «Теоникол» (антикоагулянт) необходим для питания, дыхания, восстановления клеток, синтеза АТФ. Стимулирует протекание окислительно-восстановительных процессов.
Важная роль в лечении дистрофии миокарда отводится оптимизации образа жизни. Это необходимо для поддержания сердечной мышцы и быстрого ее восстановления:
- Полноценный отдых в дневное время и по ночам.
- Адекватные физические нагрузки.
- Применение контрастного душа, лечебных ванн.
- Массажные процедуры для улучшения кровотока.
- Развитие стрессоустойчивости. Релаксирующие мероприятия.
- Отказ от вредных пристрастий.
- Нормализация питания: низкое содержание калорий, соли, ограниченный прием жидкости, насыщение витаминами, запрет на жирное и копченое.
Прогноз
Прогноз при вовремя начатом лечении дистрофии миокарда будет благоприятным. Пациенту удается полностью избавиться от неприятных симптомов и избежать развития серьезных осложнений. Запущенная стадия патологии приведет к необратимым изменениям и смертельно опасным состояниям: сердечной недостаточности, ишемической болезни сердца, инфаркту миокарда.
Миокардиодистрофия – распространенная патология, поэтому для каждого человека не будет лишним узнать о ней немного больше. Это поможет избежать несвоевременного выявления опасных изменений функциональности сердечной мышцы. Чтобы сердце оставалось здоровым, нужно внимательно относиться к любым подозрительным симптомам. Адекватная реакция патологического синдрома на лечение позволяет делать в его отношении положительные прогнозы.
Общие сведения
В кардиологии под термином
миокардиодистрофия
(дистрофия миокарда) объединяют группу недегенеративных и невоспалительных поражений сердечной мышцы миокарда. Код миокардиодистрофии по МКБ-10 –
I42.8 Другие кардиомиопатии
(дисгормональная относится к
I42.9 Кардиомиопатия неуточненная
).
Патология характеризуется значительными изменениями в обменных процессах и выраженным снижением сократительной функции миокарда. Дистрофия сердца всегда является вторичным процессом, который объединяет электролитные, дисметаболические, нейрогуморальные, ферментные и вегетативные нарушения. Дистрофия левого желудочка сердца характеризуется изменениями как в самих миоцитах, так и в структурах проводящей системы сердца, что ведет к нарушениям основных функций миокарда:
- возбудимость;
- проводимость;
- автоматизм;
- сократимость.
Дистрофическая дегенерация миокарда, особенно на начальном этапе, носит, как правило, обратимый характер, что сильно отличает её от дегенарации, которая возникает при
амилоидозе сердца
и
гемохроматозе
.
Патогенез
Под воздействием некоторых негативных факторов в кардиомиоцитах нарушается белковый, электролитный и энергетический обмен, происходит накопление патологических
метаболитов
. В результате изменений биохимических процессов в миокарде нарушается сократительная способность мышечных волокон, формируется
сердечная недостаточность
, развиваются
аритмии
.
Миоциты способны полностью восстанавливаться после устранения влияния негативных факторов. Однако слишком длительное воздействие может привести к частичной гибели кардиомиоцитов, которые в последствие замещаются соединительной тканью. Так формируется
кардиосклероз
.
Классификация
Патологические изменения в сердце классифицируются по причинам возникновения, которые будут перечислены ниже в соответствующем разделе, по стадиям и по скорости развития.
По стадиям
- Стадия компенсации. На данном этапе все изменения обратимы. Постепенно в сердечной мышце формируются очаги дистрофии, которые заметны на микроскопическом уровне. Симптоматика минимальна либо вовсе отсутствует.
- Стадия субкомпенсации. Все изменения в кардиомиоцитах по прежнему обратимы. Формируются сливные очаги дистрофии. Все изменения видны на макроскопическом уровне, камеры сердца начинают увеличиваться. Симптоматика нарастает.
- Стадия декомпенсации. Изменения становятся необратимыми. Происходит полный
некрозклеток с их постепенным замещением соединительной тканью, которая не способна выполнять нормальные функции кардиомиоцитов. Структура сердца меняется, симптоматика резко нарастает, состояние пациента значительно ухудшается.
Классификация по скорости развития
- Острая форма. Возникает резко на фоне интенсивного воздействия негативных факторов (
тромбоэмболия лёгочной артерии, выраженное физическое перенапряжение, осложнённый
гипертонический криз). - Хроническая форма. Формируется при длительном воздействии внутренних и внешних факторов, умеренных по силе (часто возникающие острые инфекции, хроническая интоксикация).
Причины
Миокардиодистрофия может развиваться под воздействием самых разных внутренних и внешних факторов, которые нарушают течение метаболических и энергетических процессов в сердечной мышце.
Дегенеративные изменения могут формироваться под влиянием острых и хронически протекающих экзогенных интоксикаций (медикаментозная, промышленная, алкогольная), различных физических агентов (перегревание, вибрация, радиация).
Довольно часто изменения в сердечной мышце формируются в результате:
- обменных и эндокринных нарушений (патологический климакс,
синдром Иценко-Кушинга,
авитаминоз,
ожирение,
сахарный диабет,
гиперпаратиреоз,
гипотиреоз,
тиреотоксикоз); - инфекций (хронически протекающий
тонзиллит); - системных заболеваний (нейромышечная дистрофия, коллагенозы);
- болезней пищеварительного тракта (
панкреатит,
цирротическое поражение печени,
синдром мальабсорбции).
У новорожденных и детей раннего возраста миокардиодистрофия может развиться в результате
внутриутробной инфекции
, перинатальной
энцефалопатии
, синдрома дезадаптации сердечно-сосудистой системы из-за
гипоксии
.
Патологические изменения в сердце могут наблюдаться и у спортсменов, что связано с чрезмерными физическими перегрузками (
патологическое спортивное сердце
).
Дисгормональная миокардиодистрофия
Диагностируется в основном у женщин в возрасте 45-50 лет. Возникает в результате нарушений эстрогенных функций яичников. Крайне редко дисгормональная кардиодистрофия встречается у мужчин в возрасте 50-55 лет в результате нарушений выработки гормона
тестостерона
.
Основные жалобы на:
- боли в области сердца во время «приливов»;
- ощущения жара в груди;
- повышенная потливость;
- ощущение учащённого сердцебиения.
При наличии у пациента сопутствующей
гипертонической болезни
, как осложнение может развиться сердечная недостаточность.
К дисгормональной форме миокардиодистрофии относят также изменения в сердечной мышце, вызванные нарушениями в работе щитовидной железы.
При
тиреотоксикозе
(гиперфункция щитовидной железы) ускоряется метаболизм, что ведёт к снижению веса, нарушениям ритма,
бессоннице
, жажде, повышенной возбудимости нервной системы и чрезмерной нервозности.
При
гипотиреозе
обмен веществ наоборот замедляется. Пациенты предъявляют жалобы на пониженное
кровяное давление
, отёчность, ощущение зябкости, ноющие загрудинные боли.
Жировая дистрофия миокарда
При выраженных нарушениях в обмене веществ жиры начинают откладываться в сердечной мышце, полностью замещая цитоплазму кардиомиоцитов в течение времени. Жировая дистрофия миокарда приводит к значительному снижению сократительной способности сердца.
Пациенты жалуются на выраженную одышку, боли ноющего характера в области расположения сердца. В более запущенных случаях присоединяется отёчность нижних конечностей. Таким пациентам в первую очередь показана коррекция образа жизни параллельно с медикаментозной терапией.
Дисметаболическая миокардиодистрофия
Что такое дисметаболическая миокардиодистрофия и когда она развивается?
Данная патология наблюдается у пациентов, страдающих сахарным диабетом. Возникает в результате нарушений метаболических процессов, что ведёт к поражению
коронарных артерий
. Пациенты жалуются на загрудинные боли, имитирующие приступы
стенокардии
. Боли не купируются
Нитроглицерином
и носят менее интенсивный характер.
Миокардиодистрофия смешанного генеза
Развитию данной патологии способствует сразу несколько факторов.
Что это такое и как проявляется? Чаще всего смешанная миокардиодистрофия наблюдается у детей, страдающих
хронической анемией
. У маленьких пациентов развивается нейроэндокринная дистрофия миокарда, меняется обмен электролитов. Подобное заболевание может встречаться и у взрослых. Самыми первыми диагностическими признаками на ЭКГ являются нарушения функции сокращения (в особенности в левом желудочке). При отсутствии адекватной своевременной терапии негативное влияние на сердце усугубляется, нарушения начинают регистрироваться в отношении автоматизма, возбудимости и проводимости сердца. И как осложнение у пациента развивается острое гемодинамически значимое патологическое заболевание.
Миокардиодистрофия сложного генеза
Для данного варианта характерно более тяжёлое течение. Заболевание провоцируется систематическим нарушением в обмене веществ органов и тканей, что ведёт к системным изменениям. Первые симптомы заболевания неспецифичны, что затрудняет раннюю диагностику. В более запущенных случаях пациенты жалуются на дыхательные расстройства, аритмии, подъемы кровяного давления.
Алкогольная кардиодистрофия
Принято считать, что данная форма развивается при систематическом, ежедневном употреблении спирта в течение 10 лет. Однако, при наследственном дефиците специфических ферментов, которые отвечают за переработку этанола, заболевание может развиться в течение 3-х лет. Чаще всего болеют лица мужского пола возрастной категории 25—55 лет.
Миокардиодистрофия при анемиях
При снижении гемоглобина ниже уровня 90-80 г/л развивается
гемическая гипоксия
, которая сопровождается энергетическим дефицитом в сердечной мышце. Заболевание развивается на фоне хронической кровопотери, гемолитической и железодефицитной анемии, при
ДВС-синдроме
.
Симптомы миокардиодистрофии
Симптоматика миокардиодистрофии напрямую зависит от ее стадии. На ранних этапах развития жалобы кардиологического характера могут отсутствовать. Пациенты отмечаются снижение работоспособности, быструю утомляемость и плохую переносимость привычных физических нагрузок.
Позднее, по мере прогрессирования заболевания, пациенты начинают предъявлять жалобы на длительные, ноющие боли в области сердца, не связанные с физической нагрузкой и не прекращающиеся после приёма
Нитроглицерина
. Но в тоже время эмоциональные и физические нагрузки могут провоцировать загрудинные боли у таких пациентов, но спустя определённое время. Чаще всего боли носят беспричинный характер.
Нередко появляется ощущение учащённого сердцебиения, чувство недостатка воздуха, одышка. На более поздних стадиях появляется отёчность на нижних конечностях, развиваются
аритмии
, одышка появляется уже в покое. При объективном осмотре можно выслушать ослабление первого тона над верхушкой сердца,
тахикардию
и короткий систолический шум.
Клиническая симптоматика во многом зависит от причины, которая привела к изменениям в сердце. При климактерической патологии пациентки жалуются на чувство жара, частые «приливы», чрезмерную потливость, ощущение парестезии в конечностях. При
тиреотоксикозе
довольно быстро развиваются нарушения ритма и проводимости, при
анемии
– симулируются симптомы пороков клапанного аппарата сердца (появляется патологический систолический шум, характерный для недостаточности одного из клапанов: аортальный, трикуспидальный или митральный).
Анализы и диагностика
В анамнезе у пациентов с миокардиодистрофией выявляются различные патологические состояния и заболевания, которые проявляются нарушениями в метаболических процессах и тканевым гипоксическим синдромом. Объективно при исследовании сердца можно выслушать слабый систолический шум, ослабление первого тона на верхушке сердца, приглушение сердечных тонов и нерегулярность ритма.
На
электрокардиограмме
регистрируются неспецифические изменения в миокарде, нарушения процессов реполяризации, аритмии, признаки снижения сократительной функции миокарда.
Лекарственные и нагрузочные пробы дают отрицательный результат (исключается ИБС).
При проведении
фонокардиографии
меняется соотношение длительности электрической и механической систолы.
Эхокардиография
подтверждает расширение полостей сердца, регистрируется изменения в структурах сердечной мышцы. При этом какая-либо органическая патология не наблюдается.
Если при
рентгенографии
органов грудной клетки выявляется
миопатическая конфигурация сердца
, то это говорит о глубоком поражении миокарда.
При помощи
сцинтиграфии
можно оценить перфузию и метаболизм сердечной мышцы, обнаружить диффузные/очаговые изменения, что будет свидетельствовать о снижении числа нормально функционирующих кардиомиоцитов.
В крайне сомнительных случаях прибегают к биопсии миокарда
, когда все проведённые неинвазивные исследования не дали какого-либо результата. Дифференциальная диагностика проводится с такими заболеваниями, как:
- миокардиты;
- ИБС;
- легочное сердце;
- кардиосклероз;
- пороки сердца.
Показатели ОАК, как правило, в норме.
Лечение миокардиодистрофии
Лечение дистрофии левого желудочка сердца носит комплексный характер. Терапию начинают с лечения основного заболевания, повлекшего развитие патологии сердечной мышцы.
Основные принципы лечения
- умеренный режим физической активности;
- исключение всех вредных привычек;
- полноценное, здоровое питание;
- исключение воздействия негативных факторов, провоцирующих заболевание;
- медикаментозная терапия.
Доктора
Лекарства
Для улучшения метаболических процессов назначают
витаминные комплексы
.
Эффективно применение препаратов магния и калия (
Аспаркам
,
Панангин
,
Панангин Форте
), витаминов группы В.
Положительно на внутриклеточный метаболизм влияют
анаболические стероиды
и
Рибоксин
.
При формировании отеков назначают мочегонные средства.
Процедуры и операции
Лечебные процедуры, способные ослабить явление
ацидоза
и
гипоксии
, положительно влияют на функциональное состояние миокарда, уменьшают выраженность дистрофии в мышечной ткани.
Пациентам рекомендуются:
- приёмы кислородных коктейлей;
- ингаляции увлажнённого кислорода;
- длительное пребывание на свежем воздухе.
В более запущенных случаях применяют:
- гипербарическую оксигенацию;
- санаторно-курортное лечение;
- внутривенную озонотерапию.
К
тонзилэктомии
прибегают в крайнем случае. Чаще всего при тонзилогенной миокардиодистрофии достаточно интенсивной терапии хронического тонзиллита.
Лечение миокардиодистрофии народными средствами
Народные методы лечения могут быть лишь дополнением к основной терапии, но никак не заменять её.
Настойка из цветов шиповника
Приготовленный раствор помогает нормализовать сердечную деятельность, выровнять сердечный ритм при аритмии, восполнить недостаток
витамина С
.
Залейте двумя стаканами кипятка 2 столовые ложки цветков шиповника и дайте настояться в течение часа. Приготовленный настой нужно принимать перед приёмом пищи по 1 столовой ложке.
Лимонный сбор
Цитрусовый сбор поможет нормализовать работу сердца и укрепить сердечную мышцу. Для приготовления густой кашицы необходимо измельчить в мясорубке 150 грамм свежего инжира и 250 грамм лимона. После чего добавить в полученную консистенцию 50 грамм водки и 100 грамм жидкого пчелиного мёда. Лимонный настой нужно принимать трижды в день по 1 чайной ложке.
Медово-свекольная настойка
Для улучшения кровообращения сердечной мышцы и избавления от тахикардии рекомендуется медово-свекольная настойка. Дополнительно раствор оказывает седативный эффект.
Для приготовления размешайте 1 чайную ложку перги в 100 мл смеси свекольного сока и мёда (50/50). Дайте настояться в холодильнике в течение 3-х часов. Полученный настой нужно принимать трижды в день по 3 столовые ложки.
Народное средство от одышки
Частым спутником миокардиодистрофии является именно
одышка
. Бороться с ней помогают дыхательные практики. Дополнительно можно использовать проверенные народные методы.
Из 10-ти целых головок чеснока и 10-ти лимонов выжмите сок, и полученный раствор смешайте с 1 литром пчелиного мёда. Готовую смесь поместите в ёмкость, и плотно закупорив её, поместите в прохладное тёмное место на 7 дней. Принимать нужно ежедневно по 4 чайные ложки смеси в течение двух месяцев. Смесь нельзя сразу глотать, старайтесь рассасывать медленно.
Витаминный коктейль
Одной из первостепенных задач при лечении патологии сердца является общее укрепление организма и ускорение метаболизма. Полезный витаминный коктейль позволит решить сразу две этих задача.
Смешайте сок 1 грейпфрута, 2 киви и 4 апельсинов. Залейте стакан ягод шиповника литром воды и варите в течение 20 минут. Дайте остыть, после чего процедите с помощью марли и добавьте в ягодный микс. Дополнительно натрите на тёрке корень имбиря и 1 чайную ложку с мёдом добавьте в полученную смесь.
Целебный травяной сбор
Представленный рецепт позволит приготовить сбор, который положительно влияет на работу сердечно-сосудистой и эндокринной систем.
Вам понадобиться:
- 2 ст. ложки душицы и валерианы;
- 1,5 ст. ложки цветов адониса и листьев мяты;
- 1 ст. ложка травы пустырника, можжевельника и плодов укропа.
Залейте всё кипятком из расчёта 1 ст. ложка травяного сбора на 1 л воды. Доведите настой до кипения и дайте отстояться в течение суток. Принимать полученный раствор нужно перед приёмом пищи по 100 г.
Первая помощь
Первая помощь подразумевает своевременное лечение провоцирующих миокардиодистрофию заболеваний (адекватная метаболическая терапия, витаминотерапия и т.д.).
Профилактика
Большое значение в профилактике миокардиодистрофии имеет образ жизни. Практически все профилактические мероприятия направлены на коррекцию уже существующего образа жизни.
Рекомендуется отказ от употребления алкогольсодержащих напитков, курения. Необходимо вовремя лечить все выявленные патологические изменения в сердечной мышце, различные инфекционные заболевания.
Важно следить за правильностью работы эндокринной системы. Питание должно быть максимально правильным, а у лиц с
ожирением
– диетическим. Важное значение имеет коррекция веса.
Чрезмерные физические нагрузки лучше исключить, чтобы не насиловать сердце лишний раз. При занятиях спортом необходимо учитывать свою физическую подготовленность. Не забывайте про разминку, которая позволяет сбалансировать физические нагрузки. Постарайтесь отказаться от работы на вредном производстве – здоровье дороже любых денег.
Основные аспекты профилактики миокардиодистрофии
- санация очагов инфекции;
- полноценное, здоровое, сбалансированное питание;
- своевременная поддерживающая лекарственная терапия (при выявлении кардиопатологии, особенно – при дистрофических изменениях в миокарде).
У мужчин
У лиц мужского пола дисгормональная миокардиодистрофия развивается на фоне нарушений выработки
тестостерона
.
У женщин
У лиц женского пола дисгормональная миокардиодистрофия развивается в результате нарушений эстрогенной функции яичников.
У детей
У детей миокардиодистрофия может развиться в результате гипервитаминоза
,
рахита
, хронических нарушениях в режиме питания, бактериальных и вирусных инфекций. Нередко данная патология наблюдается в раннем возрасте из-за недостатка физической активности, или, напротив, из-за чрезмерных силовых перегрузок.
В педиатрической практике наблюдались миокардиодистрофии, развившиеся в результате отравления лекарственными препаратами.
Чаще всего причиной заболевания становятся вегетативные, нервные и эндокринные нарушения.
Основная симптоматика у детей складывается из:
- астении;
- одышки при минимальной физической активности;
- ослабления звучности сердечных тонов.
При беременности
Чаще всего среди заболеваний миокарда у беременных встречается именно миокардиодистрофия.
Гинекологам довольно часто приходится сталкиваться с этим диагнозом в повседневной практике, хотя он не всегда обоснован. Если отойти от всех случаев, где миокардиодистрофия граничит с другими органическими заболеваниями сердца (
клапанные пороки
,
миокардит
и т.д.), то к дистрофии сердечной мышцы можно будет отнести лишь те патологические изменения, которые возникают при анемии, авитаминозе, интоксикации, переутомлении у беременных.
Для беременных, которые страдают миокардиодистрофией, по данным
Института акушерства и гинекологии АМН
характерно: присоединение позднего токсикоза (35%), преждевременное отхождение вод (28%), слабость родовой деятельности (12%), перинатальная смертность (6%).
Терапия беременных с миокардиодистрофией заключается в устранении основного заболевания, повлекшего данную патологию, компенсацию сердечной деятельности и ликвидации осложнений беременности. Прерывание беременности
не требуется в большинстве случаев.
Диета при миокардиодистрофии
Основные правила в питании:
- ограничение в потреблении соли (не более 3 г сутки);
- подсчет употребляемых калорий;
- употребление достаточного количества жидкости;
- контроль веса;
- употребление пищи, богатой калием, магнием и клетчаткой;
- употребление поливитаминов и витаминизированной пищи;
- отказ от кофе и алкогольсодержащих продуктов.
Последствия и осложнения
Грозные осложнения и последствия нелеченного заболевания:
- Хроническая сердечная недостаточность.Проявляется отёчностью, выраженной одышкой и общей слабостью. Первоначально симптомы проявляются только при нагрузке, в более запущенных случаях – в покое и при минимальной физической активности. Без адекватной терапии ХСН достаточно быстро прогрессирует и приводит к летальному исходу.
- Нарушения ритма и проводимости. Изменения касаются генерации и проведения нервных импульсов по сердечной мышце. Всё может начинаться с редких, безобидных на первый взгляд
экстрасистол. Далее заболевание прогрессирует и затрагивает проводимость, провоцируя синоатриальные, атриовентрикулярные блокады. Нередко регистрируется
мерцательная аритмия. Пациенты жалуются на потерю сознания, одышку, чувство аритмии. Лечение может быть медикаментозным либо экстренным хирургическим (имплантация ЭКС). - При выраженных нарушениях гемодинамики формируются
тромбы, которые с током крови могут попасть в головной мозг, почки, глаза и т.д.
Прогноз
Прогноз считается благоприятным при I и II стадии. Функции сердца способны полностью восстанавливаться после устранения причинно-следственного фактора. На длительность восстановительного периода во многом влияет общее состояние организма (быстрейшее выздоровление наблюдается в молодом возрасте и при отсутствии сопутствующей патологии), время начала терапии (чем раньше назначено грамотное лечение, тем быстрее регрессирует заболевание). Длительность может составлять от 1 года до нескольких лет.
На III стадии прогноз напрямую зависит от наличия осложнений и выраженности уже сформировавшихся изменений. При диагностированных изменениях в сердечной мышце акцент делается не на хорошее самочувствие пациента и восстановление нормальных параметров работы сердца, а на снижение скорости прогрессирования хронической сердечной недостаточности и восстановление ритма. На третьей стадии требуется пожизненная терапия. При отсутствии адекватного лечения прогноз жизни крайне неблагоприятный.
История и причины возникновения заболевания
История болезни алкогольная миокардиодистрофии берет свое начало в 1936 году. Ее основоположником является Георгий Федорович Ланг. Советский врач-терапевт впервые ввел понятие «миокардиодистрофия», которое раскрывало основополагающую роль сложных патологических явлений дистрофии на простейшем молекулярном уровне. Открытие ученого во многом опередило время, при этом достижения медицины позволили конкретизировать принцип образования дефицита энергии в сердечной мышце на субклеточном уровне.
К основным причинам развития алкогольной миокардиодистрофии можно отнести:
- токсическое действие алкоголя;
- нарушение кровообращения из-за тяжелого поражения печени;
- дефицит тиамина (витамина В1), который является причиной развития сердечной недостаточности;
- токсическое поражение миокарда из-за негативного влияния кобальта, который присутствует в определенных сортах пива.
Несмотря на общие признаки заболевания, одного взгляда на патогенез недуга еще нет. Некоторые ученые полагают, что причина возникновения алкогольной миокардиодистрофии – токсическое воздействие этанола на миокард, по мнению других – ацетальдегида, который оказывает непосредственное влияние на функционирование сердечной мышцы.
Симптомы и формы проявления болезни
Признаки алкогольной миокардиодистрофии зависят от формы ее проявления, а также от состояния, которое предшествовало нарушению питания мышцы сердца.
Симптомы развития заболевания:
- Общая слабость.
- Нарушение ритма сердца (аритмия).
- Дискомфорт в области сердца.
- Появление отдышки даже при умеренной физической нагрузке.
- Отеки в ногах.
- Колющие, ноющие, давящие ощущения в области сердца, которая появляется после чрезмерного употребления алкогольных напитков, не поддающаяся медикаментозной коррекции.
- Снижение работоспособности.
- Цианоз.
Как правило, болезнь миокарда чаще возникает у мужчин, поскольку сердечная мышца у женщин гораздо устойчивее к пагубному воздействию этанола.
Различают следующие формы проявления алкогольной миокардиодистрофии:
- кардиалгическая (болевая);
- застойная;
- острая аритмическая;
- сочетание кардиалгии, аритмии.
На раннем этапе у больных наблюдается тахикардия, изначально временная – по ночам, затем – постоянная, которая в последствие сочетается с пароксизмами трепетания предсердий.
На поздней стадии клиника болезни гораздо усугубляется: резко увеличиваются размеры сердца, происходит смещение его левой границы до переднеподмышечной линии, уменьшается сократительная функция миокарда, иногда наблюдается развитие относительной недостаточности двустворчатого клапана.
Именно поэтому важно вовремя диагностировать патологию и во избежание ухудшения состояния больного своевременно начать ее лечение.
Диагностика
Помните, клиническая картина алкогольной миокардиодистрофии очень схожа с признаками многих кардиологических заболеваний. Именно поэтому, ставить диагноз должен кардиолог на основании следующих диагностических процедур:
- электрокардиографии (ЭКГ);
- рентгенографического исследования;
- фонокардиографии;
- эхокардиографии;
- ультразвукового исследования (УЗИ);
- общего, биохимического анализа крови.
Специфического исследования миокардиодистрофии не существует. Диагностика заболевания проявляется характерными признаками в течение прохождения вышеперечисленных процедур, а именно учащением сокращений сердца, аритмией, сглаженностью зубца Т, а также жалобами больного.
Лечение алкогольной миокардиодистрофии
Главным условием исцеления от алкогольной миокардиодистрофии является полный отказ от приема горячительных напитков.
Рассмотрим стандартный курс восстановления работы сердца, которое пострадало в результате пагубного влияния этила.
- Медикаментозное лечение миокардиодистрофии согласно выписанному рецепту врача.
- Витаминотерапия.
- Прием седативных препаратов.
- Общеукрепляющая терапия.
- Проведение стимуляции обменных процессов в миокарде.
В случае нарастающей сердечной недостаточности в курс лечения включают прием сердечных гликозидов, диуретиков и препаратов с высоким содержанием калия.
Помимо выполнения предписаний доктора важно изменить образ жизни:
- исключить употребление алкоголя;
- сбалансировать натуральное питание;
- отказаться от курения;
- избегать стрессов;
- заниматься спортом;
- спать не менее, чем восемь часов с утки.
В случае выполнения вышеперечисленных рекомендаций алкогольная миокардиодистрофия легко поддается терапии.
Прогноз лечения заболевания зависит от своевременности и эффективности влияния медикаментозных препаратов. Как правило, в большинстве случаев этиологических форм он носит благоприятный характер, поскольку при правильной терапии патологические изменения в миокарде полностью восстанавливаются.
Однако, при хронической интоксикации организма происходит усугубление миокардиодистрофии в кардиосклероз, что в последствие может привести к летальному исходу.
Для того, чтобы не допустить возникновение столь коварного недуга, следует отказаться от никотиновой и алкогольной зависимостей, вести здоровый образ жизни, контролировать питание, вес, своевременно выявлять и устранять очаги хронической инфекции в организме, а также умеренно заниматься спортом, учитывая свой возраст.
Частые вопросы
Что такое алкогольная миокардиодистрофия?
Алкогольная миокардиодистрофия – это заболевание сердца, вызванное длительным и чрезмерным употреблением алкоголя, которое приводит к ухудшению функции миокарда.
Какие симптомы сопровождают алкогольную миокардиодистрофию?
Симптомы алкогольной миокардиодистрофии могут включать усталость, одышку, отеки, боли в области сердца, аритмию и учащенное сердцебиение.
Каковы методы лечения алкогольной миокардиодистрофии?
Лечение алкогольной миокардиодистрофии включает прекращение употребления алкоголя, лечение симптомов, коррекцию питания, прием лекарственных препаратов и в некоторых случаях проведение хирургических вмешательств.
Полезные советы
СОВЕТ №1
Избегайте употребления алкоголя, так как он может усугубить состояние сердечной мышцы при алкогольной миокардиодистрофии.
СОВЕТ №2
Следите за своим питанием, употребляйте пищу, богатую витаминами и минералами, так как правильное питание может помочь улучшить состояние сердца.
СОВЕТ №3
Посещайте врача регулярно и следуйте его рекомендациям по лечению и контролю состояния сердца.