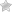Особенности гипоплазии позвоночных артерий (правой и левой)
Большинство заболеваний головного мозга, так или иначе, связаны с сосудистыми расстройствами. Заболевания микроциркуляторного русла нервной системы могут иметь врожденное и приобретенное происхождение. Но существуют и те, которым присущи эти оба компонента. Это гипоплазия правой позвоночной артерии. Она относится к одному из сосудистых расстройств, следствием которого является нарушение кровоснабжения внутричерепных мозговых структур.
В чем сущность заболевания
Нельзя понять патологию, не зная нормы. Головной мозг получает кровь из двух крупных сосудистых бассейнов: внутренних сонных и позвоночных артерий. Каждый из этих сосудов парный и приносит кровь к конкретному участку правого или левого полушария мозга. Соединение конечных ветвей этих двух артерий называют Велизиевым кругом. Это очень важное анатомическое образование, которое обеспечивает компенсацию кровотока, если один из главных сосудов оказывается перекрытым по каким-то причинам. Таким образом, мозг имеет возможность саморегулировать свой кровоток, уберегая себя от кислородного голодания и повреждения.
Правая позвоночная артерия, как один из мощных компонентов Велизиева круга, отходя от подключичной артерии, попадает в позвоночный канал поперечных отростков позвонков шейного отдела и по нему направляется в полость черепа. При этом она совершает несколько сильных изгибов, проходя в узких косных отверстиях. Область ее ветвления и кровоснабжения представлена структурами задней черепной ямки соответствующей стороны (мозжечок, продолговатый мозг, затылочная доля полушарий).
Говоря о гипоплазии правой позвоночной артерии, имеют в виду ее врожденное недоразвитие и сужение диаметра. Естественно, что в таких условиях соответствующие участки мозга будут лишены нормального кровоснабжения. Если такая патология сочетается с разомкнутым Велизиевым кругом, возникает крайне высокий риск тяжелых ишемических (инсультных) поражений мозга.
Причины возникновения заболевания и его проявлений
Гипоплазия позвоночных артерий имеет врожденное происхождение. К сожалению, предусмотреть и повлиять на ее развитие невозможно. Установлена связь возникновения данной сосудистой аномалии при внутриутробном действии на организм плода и беременной таких факторов окружающей среды:
- Ионизирующее излучение и радиация;
- Инфекции вирусного и бактериального происхождения;
- Токсические вещества и химикаты;
- Лекарственные воздействия;
- Вредные привычки.
Очень важное значение в происхождении гипоплазии позвоночных артерий принадлежит наследственному фактору. Замечено наличие этой сосудистой аномалии у родственников, особенно первой линии.
Очень редко гипоплазия проявляет себя у детей. Обычно она дает о себе знать в молодом и среднем возрасте. Основными провокаторами нарушений мозгового кровообращения по, изначально суженной, позвоночной артерии могут стать причины:
- Остеохондроз позвоночника, приводящий к появлению костных разрастаний, сдавливающих артерию;
- Спондилолистез и подвывихи шейных позвонков, деформирующие позвоночный канал с сосудами;
- Окостенение позвоночно-затылочной мембраны, через которую позвоночная артерия проникает в полость черепа;
- Атеросклероз сосудов;
- Образование тромбов в просвете аномальной артерии.
У ребенка гипоплазия позвоночной артерии может проявиться только в случае критического ее сужения на фоне разобщенного Велизиева круга. В таком случае организм лишен возможности компенсировать отсутствие кровотока за счет соединений пораженной артерии с другими мозговыми сосудами.
Гипоплазия позвоночной артерии представляет собой аномалию этого сосуда, с которой человек рождается. Но проявляет себя она только через некоторое время, когда возникают возрастные изменения позвоночника или сосудистой стенки. Это приводит к ее критическому сужению с признаками нарушения мозгового кровообращения.
Симптоматика заболевания
Гипоплазия левой позвоночной артерии встречается не так часто, как правой. Поэтому обсуждая клинические проявления их поражения, в первую очередь, акцентируется внимание на поражении правой позвоночной артерии. Проявления декомпенсированного нарушения кровотока по этому сосуду отражены в таблице.
| Общемозговая симптоматика |
|
| Очаговые симптомы сосудистых расстройств в полушариях мозга |
|
| Очаговые симптомы поражения затылочной доли мозга |
|
| Стволовые и вегетативные реакции | Нестабильность артериального давления с его сильными перепадами. |
| Мозжечковые нарушения |
|
Обычно проявления гипоплазии правой позвоночной артерии развиваются постепенно. Это не обязательно должны быть все симптомы, которые приведены в таблице. Больной может отмечать лишь некоторые из них, что зависит от того, какой отдел мозга в конкретный момент ощущает наибольший дефицит кровообращения. Симптомы носят преходящий характер, периодически обостряясь и обратно стихая. Такое перемежающее течение маскирует истинную проблему под видом любых других заболеваний (нейроциркуляторная дистония, дисциркуляторная энцефалопатия и пр.). В случае длительного некорригируемого прогрессирования симптомов поражения мозга, возникает высокий риск развития прединсультных состояний или даже инсульта. Поэтому крайне важно вовремя обнаружить истинную проблему.
Современная диагностика
Поставить правильный диагноз могут помочь такие методы:
- Ультразвуковое исследование сосудов головы и шеи. В частности, показано дуплексное ангиосканирование позвоночной артерии по ее ходу в канале шейного отдела позвоночника. При этом получают ее изображение, оценивают диаметр тип и интенсивность кровотока. Метод используется в качестве скринингового, так как абсолютно безопасен и может быть выполнен при любых условиях;
- Томографическое исследование головы и шеи с контрастным усилением. Проводится на компьютерных или магнитно-резонансных томографах с помощью введения контрастных веществ, которые заполняют сосуды.
Проводя любое из перечисленных исследований, ориентируются на фактические показатели диаметра правой позвоночной артерии. В норме он составляет 3 мм. Если имеются признаки сужения сосуда до двух и менее миллиметров, констатируют его гипоплазию.
Лечение
Помочь можно двумя путями:
- Консервативная терапия. Такое лечение гипоплазии позвоночной артерии подразумевает введение препаратов, улучшающих свойства крови, кровоснабжение мозга и метаболические процессы в нем. Это не излечивает проблему, а лишь защищает мозг от критических ишемических изменений. Для этих целей используют трентал, актовегин, винпоцетин, цераксон, циннаризин, церебролизин, тиоцетам, крворазжижающие препараты;
Лечение гипоплазии правой позвоночной артерии не всегда приносит желаемые результаты. Все зависит от протяженности суженного участка и наличия соединений разных артериальных сосудов мозга между собой (Велизиева круга). Если он достаточно развит, это может компенсировать практически любые нарушения кровообращения.
Мнение врача:
Дисплазия сосудов шеи – это серьезное заболевание, требующее внимательного отношения и компетентного вмешательства. Врачи отмечают, что диагностика данного состояния играет ключевую роль в предотвращении возможных осложнений. Как правило, рекомендуется обратиться к специалисту при первых признаках необычных симптомов, таких как головокружение, шум в ушах, или нарушения зрения. Раннее выявление и своевременное лечение дисплазии сосудов шеи позволяют избежать серьезных последствий и обеспечить пациенту полноценное восстановление.
Картина болезни. Что обычно происходит из-за атипичной фиброзно-мышечной дисплазии
Фиброзно-мышечная дисплазия почечных артерий
Терапевтическое лечение будет первой линии для ФМД почечной артерии, которая вызывает гипертонию. При лечении гипертонии следует придерживаться стандартных рекомендаций. Показания к реваскуляризации включают в себя:
- неспособность контролировать артериальное давление, несмотря на полипрагмазию;
- появление гипертонической болезни;
- непереносимость гипотензивных препаратов;
- падение почечного размер/объем, несмотря на лечение;
Фиброзно-мышечная дисплазия сонной артерии
Каротидная ФМД также предварительно обрабатывается перед открытой операцией на сонных артериях, в том числе проводиться ангиопластика. При поражении дальше 3-4см от каротидной бифуркации хирургический доступ может быть сложным. Из-за этих проблем, есть явная привлекательность для чрескожного вмешательства, которая также стала методом выбора для симптоматического лечения ФМД внутренней сонной артерии. Сонные артерии имеют более высокий риск диссекции и, следовательно, более вероятно, что будет необходима установка стента. В настоящее время уделяется интерес к использованию устройств защиты головного мозга, чтобы снизить риск инсульта, связанный с этой процедурой.
Поражение в других областях
ФМД может повлиять на различные области артериальной циркуляции и представлять типичные симптомы, происходящие при атеросклеротическом поражении. При раннем возрастном проявления симптомов и отсутствии привычных факторов риска атеросклероза следует заподозрить ФМД. УЗИ сосудов и ангиография обеспечивает окончательный диагноз, а чрескожная ангиопластика обычно является методом выбора для первичного лечения.
Почему возникает нарушение?
Что такое синдром позвоночной артерии?
Синдром в бассейне вертебральной артерии – патологическое состояние, которое возникает на фоне сдавливания или сужения внутреннего диаметра сосудов шеи, и провоцирует развитие болезненных симптомов, существенно ухудшающих качество жизни человека.
Все причины синдрома позвоночной артерии можно поделить на две большие группы:
- причины, которые связанные с патологическими изменениями со стороны позвоночника, в результате поражения его дегенеративно-дистрофическим процессом (спондилоартроз, остеохондроз и спондилёз), сколиозом, наследственной дисплазией, врожденными аномалиями и дефектами развития, тому подобное;
- причины, связанные с нарушениями невертебрального происхождения, в частности атеросклерозом шейных артерий, аномалиями их строения и расположения, нейрогуморальным спазмом и многое другое.
Согласно статистическим исследованиям, наиболее распространенными причинами развития симптомов синдрома вертебральной артерии являются следующие заболевания:
- артроз первых двух шейных позвонков и другие дистрофические недуги данного сочленения;
- врожденные пороки развития первого шейного позвонка, родовые травмы атланта, аномалия Киммерли;
- аномальное строение осевого отростка второго цервикального позвонка;
- спазм мышц шейного отдела;
- неестественное расположение позвоночной артерии или ее аномальное отхождение от подключичной артериальной магистрали;
- атеросклеротическое поражение сосудов шеи, которое сопровождается сужением их внутреннего просвета.
Синдром вертебральной артерии, возникающий на фоне аномального расположения места ее отхождения от подключичной артерии, чаще диагностируется слева.
Также причиной левосторонних нарушений может стать наличие дополнительного цервикального ребра у пациента, которое размещается преимущественно в левых отделах шеи. Существует несколько предрасполагающих факторов, которые провоцируют возникновение патологического состояния, связанного с нарушением мозгового кровообращения из-за уменьшения просвета позвоночной артерии:
- предпосылкой к развитию патологических симптомов может стать травма шейного сегмента позвоночника;
- частыми этиологическими факторами подобных нарушений являются резкие повороты или кивки головой, ведущие к компрессии сосудов шеи.
Подробнее о синдроме позвоночной артерии вы узнаете из видео:
Опыт других людей
Дисплазия сосудов шеи вызывает беспокойство у многих людей. Некоторые отмечают, что это состояние может привести к серьезным проблемам со здоровьем, таким как головные боли и головокружения. Другие выражают опасения относительно возможных осложнений, таких как нарушение кровообращения и повышенный риск инсульта. Важно обратить внимание на симптомы и обсудить их с врачом для получения профессиональной консультации и рекомендаций по лечению.
Как проявляется недуг?
Сужение просвета вертебральной артерии ведет к появлению типичных проявлений данного заболевания, которые выражаются в следующем:
- цервикалгия, которая выражается практически всегда односторонним появлением болевых признаков в области головы жгучего или спастического характера (такая боль часто усиливается при резкой смене положения тела, после утренней пробежки, запрокидывания головы и тому подобное);
- внезапный приступ головокружения и тошноты;
- однократная рвота, которая не приносит облегчения;
- зрительные нарушения, которые проявляются интенсивной болью в глазных яблоках, ухудшением качества зрения, периодическим появлением «пелены» перед глазами, сухостью слизистых оболочек;
- изменения со стороны вестибулярного аппарата и слухового анализатора, среди которых снижение остроты слуха, шум в ушах, нарушение координации, головокружение;
- транзиторные ишемические атаки, как проявление временной ишемии мозговой ткани;
- симптомы нарушения функции черепно-мозговых нервов;
- признаки патологии сердца и крупных сосудов, периодическое возникновение симптомов стенокардии, аритмии или внезапное повышение кровяного давления.
Симптомы синдрома позвоночной артерии возникают постепенно, по мере нарастания патологических изменений со стороны позвоночника или самого сосуда.
К примеру, проявления синдрома позвоночной артерии на фоне шейного остеохондроза напрямую зависят от запущенности основной патологии и выраженности остеофитов.
Подробнее о симптомах синдрома позвоночной артерии вы узнаете из видео:
Чем опасен синдром позвоночной артерии?
Главной опасностью недуга является его способность вызывать временную ишемию мозговой ткани, которая по мере прогрессирования болезни осложняется и может трансформироваться в инсульт со всеми его последствиями для организма.
Кроме этого, частые и интенсивные краниалгии, на самом деле, очень изнуряют пациентов, чем ухудшают качество их жизни и снижают работоспособность.
Современные подходы к определению заболевания
Заподозрить вертебральный синдром шейного отдела позвоночника у пациента врачу позволяют специфические жалобы больного человека и наличие у него заболеваний, которые являются потенциальными виновниками появления патологических симптомов со стороны головного отдела центральной нервной системы. Подтвердить наличие у больного вертеброгенный синдрома позвоночной артерии позволяет целый комплекс лабораторно-инструментальных исследований, среди которых:
- рентгенографического исследования шейного отдела позвоночника, с помощью которого удается определить его дефекты и аномалии развития;
- допплерографический анализ изменений кровотока в бассейне вертебро-базилярной артерии;
- МРТ шеи, в результате которого появляется возможность выявления истинных причин возникновения патологического состояния;
- магнитно-резонансная томография ЦНС, позволяющая определить наличие зон ишемии и основные причины нарушения цереьрального кровотока.
Фибромускулярная [фиброзно-мышечная] дисплазия
(ФМД) — это группа гетерогенных диспластических заболеваний неизвестной этиологии артерий мышечного типа среднего и малого диаметра (неатеросклеротическое невоспалительное артериальное повреждение), вероятно, наследуемую по аутосомно-доминантному типу (некоторые авторы считают ФМД системным артериальным заболеванием, то есть «артериальной дисплазией» [согласно классификации (по Т.И. Кадуриной, В.Н. Горбуновой, 2005) ФМД относится к наследственным коллагенопатиям, обусловленным мутациями в коллагеновых генах на этапах синтеза коллагена ІІІ типа]). Чаще болеют женщины (как правило, в возрасте от 20 до 60 лет [по некоторым данным от 15 до 50 лет]). Известно, что ФМД почечной артерии, ведущая к артериальной гипертензии (АГ), возникает, главным образом, у женщин, манифестируя в раннем возрасте. Кроме АГ при ФМД возможны инсульты, инфаркты, перемежающаяся хромота.
По данным ряда авторов, чаще всего при данной патологии поражаются почечные (до 58% случаев) и магистральные артерии головы (до 32%). Артерии другой локализации (подмышечные, подключичные, подвздошные, артерии печени, мезентериальные и коронарные) поражаются реже (до 10% случаев).
Описаны три гистоморфологических типа ФМД
:
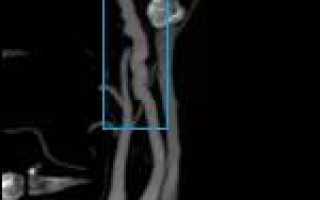
■ медиальный тип ФМД (тип I) встречается наиболее часто: он характеризуется трансформацией гладкомышечных клеток медии в фибробласты с одновременным накоплением пучков эластических волокон на границе с адвентицией, приводящим к образованию «перетяжек»; для этого типа присущ ангиографический паттерн «нить бусин» (string of beads) — чередование сегментарных коротких стенозов артерии с расширениями — этот признак ряд авторов считают маркером ФМД медиального типа, поскольку для других типов ФМД этот признак не является характерным;
■ интимальный тип (тип II) характеризуется разрыхлением матрикса и гиперплазией субэндотелиальной соединительной ткани, фрагментированием внутренней эластической мембраны — это приводит к образованиютубулярных стенозов;
■ субадвентициальный (перимедиальный) тип (тип III) характеризуется избыточным отложением ткани на границе медии и адвентиции; такое изменение стенки артерии может приводить к возникновению псевдоаневризм и развитию диссекции стенки артерии; также могут формироваться стенозы.
Эти три типа ФМД не являются взаимоисключающими. Некоторые авторы наблюдали наличие медиального и перимедиального типов ФМД в одном и том же сегменте, по данным других, примерно в 2/3 наблюдений у пациентов с ФМД поражены несколько артерий, зачастую разными типами ФМД.
Типичным для ФМД магистральных артерий головы (МАГ) является то, что артерии поражаются, как правило, в экстракраниальных отделах, но не в устьях, в отличие от атеросклеротических стенозов. Отсутствие маркеров воспаления или аортального стеноза отличает ФМД от артериита Такаясу. Некоторые авторы утверждают, что общевоспалительный синдром часто наблюдается при ФМД. [
!
] Выявлена положительная корреляция между ФМД и наличием больших интракраниальных аневризм (связь между ФМД и аневризмами неясна, но, возможно, что она основана на лежащей в их основе соединительно-тканной проблеме, приводящей к утрате прочности артериальной стенки — эта слабость может приводить к дилатации сосуда [с формированием аневризмы и нитки бус при ФМД а также повреждения, которое затем вызывает компенсаторную фиброплазию]), а также наличием грубых деформаций МАГ (чаще ФМД сочетается с патологическим удлинением этой артерии, вплоть до образования перегибов).
По некоторым данным, среди всех патологий брахиоцефальных артерий, этиологическим фактором которых была ФМД, интракраниальные аневризмы наиболее часто располагались во ВСА (внутренней сонной артерии) и СМА (средней мозговой артерии). У 10 — 15% пациентов с ФМД развиваются интракраниальные аневризмы. Частота выявления интракраниальных аневризм, по данным разных авторов, при ФМД ВСА и позвоночных артерий колеблется от 7 до 10%. При обследовании 80 пациентов с патологической извитостью ВСА с помощью МРТ в 2,5% наблюдений были выявлены аневризмы передней соединительной артерии. Гистологическая картина ФМД церебральных сосудов в подавляющем числе наблюдений выглядит как медиальная гиперплазия. Интимальная фиброплазия артериальной стенки внечерепных сосудов часто присутствует при патологической извитости ВСА и ее расценивают как вторичную (источник: статья «О необходимости комплексного обследования артериального русла у пациентов с аневризмами артерий головного мозга В.Л. Леменев, А.С. Силуянова, А.А. Шамшилин; ГБУЗ НИИ скорой помощи им. Н.В. Склифосовского, Москва; журнал «Нейрохирургия» № 2, 2014).
Клинические проявления
ФМД МАГ разнообразны. Гиперпластический стеноз артерии, эмболия из псевдоаневризмы, диссекция (диссекции при ФМД нередко бывают множественными) и тромбоз артерии сопровождаются снижением гемоперфузии головного мозга, нарушениями метаболизма и приводят к ишемическому поражению головного мозга. Спонтанные диссекции МАГ — частая причина инсульта у людей молодого и среднего возраста. Они связаны с ФМД в 15 % случаев. Внутричерепная геморрагия может развиться вследствие разрыва ассоциированной с ФМД интракраниальной аневризмы или продолженной диссекции в интракраниальные сегменты с образованием псевдоаневризм и их разрывом. [
!
] Часто ФМД может быть диагностической находкой и не иметь клинических проявлений (если просвет резидуального диаметра суженного участка артерии составляет более 2мм, то связывать с данным заболеванием симптомы преходящей ишемии [ТИА] и/или эмболический инсульт следует с осторожностью [статья «Другие причины инфаркта мозга» J. Ph. Kistler, A.H. Ropper, J.В. Martin (перевод с ангийского)]).
Запомните
! Клиника церебральной ишемии у пациентов молодого возраста должна вызывать настороженность у неврологов, нейрохирургов и специалистов лучевой диагностики в отношении ФМД церебральных артерий.
Принципы диагностики
. Постановка диагноза начинается с тщательного сбора анамнеза. Важным является выяснение наличия у родственников данной патологии. Но так как специфических, однозначно указывающих на заболевание, признаков нет, то ведущими методами диагностики считаются дуплексное сканирование [подробнее] сосудов и ангиография (cелективная дигитальная субтракционная ангиография [подробнее]). Ангиографию называют «золотым стандартом» при диагностике ФМД. Рентгенологическое исследование с введением контрастного вещества позволяет достоверно выявить характерные сосудистые изменения. Так как при дисплазии происходит фрагментарное сужение просвета артерии, часто чередующееся с аневризматическими расширениями, то рентгенологическое изображение напоминает бусы, или четки. Для большей информативности обследование проводят в двух проекциях (также информативны: КТ-ангиография, МРТ-ангиография). Дуплексное сканирование, сочетающее УЗИ с допплеровским исследованием, подтверждает диагноз. Оно наглядно демонстрирует диспластические изменения структуры сосудов, степень сужения просвета, дает возможность оценить кровоток и измерить его скорость.
Лечение
. Отсутствие в настоящее время рандомизированных исследований необходимости лечения ФМД и эффективности разных методов терапии усложняет принятие решения о тактике лечения таких больных. Некоторые авторы как при асимптомном, так и при симптомном течении ФМД считают оптимальным консервативное лечение с использованием антиагрегантных препаратов. Другие предпочитают активную хирургическую тактику. При этом подходы к хирургическому лечению отличаются. Некоторые исследователи считают оптимальной и достаточной баллонную ангиопластику стенозов при ФМД, другие – использование графт-стентов или самораскрывающихся стентов. Методика шунтирования венозными графтами с замещением пораженного артериального сегмента используется рядом авторов при сочетании ФМД с грубыми деформациями. Некоторые хирурги выполняют периартериальную и химическую симпатэктомию внутренней сонной артерии (ВСА), пораженной ФМД. Деконструктивное выключение артерий с ФМД при их диссекциях с помощью проксимального клипирования или отделяемых микроспиралей некоторые хирурги считают необходимым для профилактики разрыва диссекционных аневризм или продолженной диссекции в интракраниальные артериальные сегменты.
Частые вопросы
Чем характеризуется дисплазия сосудов шеи?
Дисплазия сосудов шеи характеризуется аномалиями развития сосудов в области шеи, что может привести к нарушению кровообращения и другим проблемам.
Какие симптомы могут свидетельствовать о дисплазии сосудов шеи?
Симптомы дисплазии сосудов шеи могут включать в себя болезненность, отек, изменение цвета кожи в области шеи, головокружение, головные боли и другие признаки нарушенного кровообращения.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для профилактики и своевременного выявления дисплазии сосудов шеи. Регулярные медицинские осмотры помогут выявить проблему на ранних стадиях и предотвратить ее развитие.
СОВЕТ №2
Поддерживайте здоровый образ жизни, включая регулярные физические упражнения, здоровое питание и отказ от вредных привычек. Это поможет укрепить сосуды и снизить риск возникновения дисплазии.
СОВЕТ №3
Избегайте длительного пребывания в неподвижном положении, особенно при работе за компьютером. Регулярные перерывы для разминки и упражнений помогут поддерживать здоровье сосудов шеи.