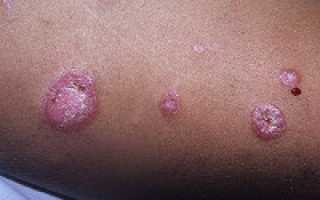
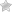Дискоидная красная волчанка (ДКВ), или рубцующийся эритематоз – заболевание, относящееся к диффузным болезням соединительной ткани (коллагенозам). Данная патология является наиболее частой формой кожной красной волчанки. Средняя распространенность рубцующегося эритематоза составляет 1:100 000 человек. Чаще страдают представители европеоидной расы. Начало болезни приходится на молодой возраст (от 20 до 40 лет). Заболеваемости дискоидной волчанкой больше подвержены лица женского пола (соотношение с мужчинами 3:1). В редких случаях (1-5%) ДКВ может перейти в системную красную волчанку(СКВ).
Причины ДКВ
Эритематоз протекает по типу аутоиммунной реакции, точная причина возникновения которой неизвестна. Важное значение в развитии заболевания имеет наследственная предрасположенность, о чем свидетельствует большая встречаемость дискоидной волчанки среди близких родственников. В ходе исследований была установлена ассоциация ДКВ с антигенами тканевой совместимости HLA A1, A3, A10, A11, A18, B7, B8. Наиболее серьезным провоцирующим действием обладает ультрафиолетовое излучение.
К факторам, способствующим возникновению дискоидной волчанки, относятся постоянная травматизация кожи, хронические инфекции в организме, наличие аллергических болезней, прием лекарственных препаратов, повышающих чувствительность кожи к ультрафиолету (сульфаниламидов, тетрациклина, фторхинолонов, гризеофульвина, нейролептиков). В группе повышенного риска находятся люди, чей род деятельности связан с длительным пребыванием на открытом воздухе (работники сельскохозяйственной промышленности, строители, рыбаки). Также в группу риска входят лица с 1 фототипом кожи (кельтским) – это люди с нежной, тонкой, иногда веснушчатой кожей, имеющие светлый или рыжий цвет волос.
Патогенез
При дискоидной красной волчанке наблюдается патогенетическое сходство с СКВ, однако патологические реакции ограничиваются кожными покровами. В основе заболевания лежит аутоиммунное воспаление. Под действием ультрафиолетовых лучей в совокупности с другими провоцирующими факторами в клетках кожи нарушаются процессы метилирования ДНК (механизма регуляции транскрипции генов). Это приводит к повышению экспрессии белков, индуцирующих апоптоз (запрограммированную клеточную гибель) — p53, Fas и Fas-лиганда и гамма-интерферона.
Т- и В-лимфоциты стимулируют синтез цитокинов и антител к компонентам клеточных ядер (нуклеиновым кислотам, нуклеосомам). Образующиеся иммунные комплексы оседают на эндотелии сосудов, вызывая их повреждение. Выработку аутоантител у генетически предрасположенных лиц также способны вызывать антигены некоторых вирусов (Эпштейна-Барр, цитомегаловирус, парвовирус 19), имеющие сходную молекулярную структуру с белками клеточных мембран. Дополнительным повреждающим агентом выступает индукция свободнорадикального окисления липидов. Результатом этих процессов является массивное воспаление и разрушение клеток кожи.
Классификация
Традиционно дискоидную красную волчанку подразделяют на очаговую и диссеминированную (распространенную) – эти формы различаются количеством очагов поражения кожи и их локализацией. Также при диссеминированной форме отмечается наличие общей симптоматики (слабости, повышения температуры тела, болей в суставах) и высокого риска трансформации в СКВ. Помимо перечисленных форм, в ревматологии выделяют следующие виды ДКВ:
- Глубокая. Характерны подкожные узлы с их последующей кальцификацией.
- Папилломатозная. Патологический процесс затрагивает волосистую часть головы и кожу кистей рук. Очаги имеют вид бородавок.
- Дисхромическая. Характерны депигментация центрального участка дискоидного очага и гиперпигментация периферической зоны.
- Телеангиэктатическая. Проявляется усиленным сосудистым рисунком очагов.
- Гиперкератотическая. Роговой слой эпидермиса выражено утолщен. Очаги напоминают кожный рог. Наиболее неблагоприятная форма. Рассматривается как начальная стадия рака.
- Центробежная эритема Биетта. Проявляется высыпаниями на спинке носа и щеках, имеющими «вид бабочки».
Симптомы ДКВ
Дискоидная красная волчанка характеризуется хроническим течением, рецидивы возникают в основном летом или весной, когда длина солнечного дня максимальна. Чаще всего поражаются участки тела, подвергающиеся длительному солнечному излучению. Тремя наиболее типичными симптомами считаются эритема, фолликулярный гиперкератоз и рубцовая атрофия кожи.
При локализации очагов на волосистой части головы практически всегда возникает алопеция, которая оставляет после себя рубцы. При диссеминированной дискоидной волчанке очаги располагаются на груди, спине, локтях, ладонях, подошвах, обычно не имеют признаков шелушения и атрофии. Иногда поражаются ногтевые пластины. Ногти приобретают желтый цвет, становятся ломкими, деформируются. Очень редко в патологический процесс вовлекается слизистая оболочка полости рта. Очаги склонны к эрозированию, что вызывает жжение и боли во время приема пищи.
Осложнения
Серьезные осложнения дискоидной красной волчанки возникают редко. Иногда развивается вторичный гландулярный хейлит (воспаление мелких слюнных желез красной каймы губ). Диссеминированная форма ДКВ в некоторых случаях переходит в СКВ – тяжелое системное заболевание соединительной ткани, поражающее суставы и практически все внутренние органы (сердце, почки, легкие и центральную нервную систему). СКВ характеризуется упорным течением, трудно поддается терапии и имеет высокий риск летального исхода. Также может произойти трансформации стойких очагов дискоидной волчанки в плоскоклеточный рак кожи (сквамозно-клеточную карциному).
Диагностика
Пациентов с данной патологией курируют врачи ревматологи и дерматологи. При постановке диагноза дискоидной волчанки учитывается фототип кожи. На первичной консультации уточняется профессия пациента, прием фотосенсибилизирующих лекарственных средств, наличие инфекционных или аллергических заболеваний, близких родственников с ДКВ. Для диагностики проводят следующие методы исследования:
- Общие лабораторные тесты. В клиническом анализе крови отмечается увеличение скорости оседания эритроцитов, снижение уровня лейкоцитов, тромбоцитов, при инфекционных и аллергических патологиях — высокий уровень нейтрофилов и эозинофилов. При диссеминированной ДКВ возможен ложноположительный результат анализа на сифилис.
- Специальные ревматологические тесты. Примерно у 40% пациентов ДКВ обнаруживаются антинуклеарные антитела (ANA) и антитела к нуклеопротеинам (анти-Ro/SS-A, анти-La/SS-B). Волчаночные (LE) клетки встречаются у 5-7% пациентов. При реакции иммунной флюоресценции выявляются отложения иммуноглобулинов (IgG/IgM) и комплемента (положительный тест волчаночной полоски). Последний тест может быть положительным и при других заболеваниях, поэтому не является специфичным.
- Гистологическое исследование биоптата кожи. Биопсия кожи — наиболее достоверный метод для постановки диагноза. Характерны следующие признаки – атрофия эпидермиса, утолщение рогового слоя эпидермиса в устьях волосяных фолликулов, разрушение волокон коллагена, отек дермы, отложения в ней гиалина, периваскулярный лимфоцитарный инфильтрат.
Важно отличать диссеминированную форму ДКВ от системной красной волчанки, требующей более агрессивной терапии. Помощь в диагностике СКВ оказывает определение антител к двуспиральной ДНК и экстрагируемым ядерным ангигенам в крови пациента. Также дискоидную красную волчанку дифференцируют с другими формами кожной волчанки (острая, подострая), ревматологическими (дерматомиозит), дерматологическими заболеваниями (красный плоский лишай, псориаз, себорейный дерматит, экзема, фотодерматозы, эозинофильная гранулема лица, ангиолюпоид Брока-Потрие).
Лечение ДКВ
В большинстве случаев пациенты проходят лечение амбулаторно, но при тяжелом течении может потребоваться госпитализация в отделение ревматологии или дерматологии. Важным моментом является исключение приема фотосенсибилизирующих медикаментов и лечение сопутствующих аллергических или инфекционных заболеваний. Рекомендуется носить закрытую одежду, применять солнцезащитные крема или мази, содержащие вещества, которые задерживают ультрафиолетовые лучи (мексорил, двуокись титана, оксид цинка).
Основное патогенетическое лечение включает антималярийные аминохинолиновые препараты (Гидроксихлорохин), топические глюкокортикостероиды (тГКС), производные витамина А — ретиноиды (Изотретиноин, Ацитретин). Ввиду частого развития ретинопатий на фоне приема гидроксихлорохина обязателен регулярный осмотр офтальмолога. В зависимости от локализации дискоидных очагов применяются тГКС разной активности. При расположении очагов только на коже лица используют тГКС слабой и средней степени активности (Гидрокортизона ацетат, Метилпреднизолон), при поражении кожи конечностей и туловища рекомендуются тГКС сильной активности (Бетаметазон, Триамцинолон). Если дискоидные очаги имеются на ладонях и подошвах, назначаются тГКС сверхвысокой активности (Клобетазон).
Для подавления свободнорадикального повреждения клеток кожи эффективны антиоксиданты (альфа-токоферол). При неэффективности стандартного лечения прибегают к средствам, обладающим выраженным иммуносупрессивным действием – Такролимус, Метотрексат, Азатиоприн.
Прогноз и профилактика
В подавляющем большинстве случаев дискоидная волчанка имеет благоприятное течение. При грамотном подборе терапии и соблюдении всех рекомендаций наступает стойкая ремиссия. Основную проблему представляет трансформация ДКВ в более тяжелые заболевания, имеющие достаточно высокий процент летальности – СКВ и плоскоклеточную карциному. Профилактика рецидивов дискоидной волчанки заключается в ограничении времени пребывания на солнце, ношении закрытой одежды, применении солнцезащитных препаратов, исключении приема лекарств, повышающих чувствительность кожных покровов к ультрафиолетовому излучению.
Причины
При дискоидной красной волчанке иммунитет атакует собственные ткани организма, вследствие чего на коже образуются множественные пятна. Точные механизмы неизвестны, но в большинстве клинических случаев установлено, что патогенез запускает солнечный свет. При контакте с ультрафиолетом вырабатываются антитела к нуклеиновым кислотам, которые оседают на стенках сосудов, вызывая их повреждение. На фоне расстройства кровообращения поражаются кожные покровы, появляются симптомы дискоидной волчанки.
Различают провоцирующие факторы, запускающие патогенез дискоидной красной волчанки:
- отягощенная наследственность – установлена генетическая предрасположенность к заболеванию, наследуемая по женской линии;
- обильный загар, солярии – контакт с ультрафиолетом может запустить аутоиммунную атаку, что приведет к поражению эпидермиса и сосудов;
- частые инфекции – повышают риск развития дискоидной волчанки, способствуя расстройству иммунитета;
- переохлаждения и травмы – могут привести к растрескиванию кожи и развитию патологии;
- сопутствующие болезни – различные хронические заболевания, из-за которых возникают нарушения периферического кровообращения и кислородное голодание.
Среди всех причин на первом месте стоит отягощенная наследственность. Остальные перечисленные провоцирующие факторы предрасполагают к патологии, создают оптимальные условия для аутоиммунной атаки. Если триггеры воздействуют длительно, возникают системные нарушения, появляются первые клинические признаки дискоидной волчанки.
Симптомы
Дискоидная красная волчанка сопровождается множественными симптомами, включающие местные повреждения кожи и сосудов мелкого калибра. Выраженность клиники зависит от степени прогрессирования заболевания и иммунной реакции на воздействие ультрафиолета.
Перечень основных симптомов:
- Эритема – появление ограниченного участка покраснения. Обычно образуется после воздействия солнечных лучей. Подробнее про эритему→
- Выпадение волос – соответствует зоне поражения, иногда появляется облысение на голове.
- Появление фолликул – иногда на коже выскакивают пузырьки, наполненные жидкостью. Обычно они зудят и чешутся, после их прорыва дискомфорт постепенно уходит.
- Изменение покровной дермы – на месте эритем и пузырьков отмечается шелушение, которое приводит к уплотнению рогового слоя.
- Появление рубцов – в области повреждения образуются грубые уплотнения, которые могут возвышаться над кожей и отличаться по цвету.
Все перечисленные симптомы являются следствием разрушения сосудов и расстройств периферического кровообращения. Погибшие иммунные комплексы считаются токсинами, которые оседают на стенках мелких капилляров и вызывают аллергию. Так появляется зуд и шелушение при дискоидной волчанке.
Некоторые пациенты путают системную и дискоидную красную волчанку – но такое мнение ошибочно. При ДВ отмечаются только местные симптомы. Если же синдром отягощается болями в суставах и мышцах, поражением слизистых – значит, патология перешла в СКВ.
Диагностика
Для подтверждения дискоидной красной волчанки назначается лабораторная и инструментальная диагностика. Она включает:
- осмотр пациента – доктор оценивает состояние кожных покровов, отмечает характерные признаки заболевания;
- данные анамнеза – дискоидная волчанка склонна к наследованию, выявление этого факта подтверждает опасения врача;
- исследование крови – в анализе отмечаются признаки воспаления в виде повышения скорости оседания эритроцитов и сдвиг лейкоцитарной формулы влево;
- ревматологические пробы – у многих пациентов с дискоидной волчанкой в крови отмечается специфические антитела к нуклеопротеинам;
- биопсия – взятие материала для гистологического исследования.
При изучении кожи под микроскопом отмечается отмирание покровного эпителия, разрастание рогового слоя, отечность и разрушение коллагеновых волокон. При совпадении результатов большинства исследований выставляется диагноз дискоидная волчанка и назначается терапия.
Лечение
Дискоидная волчанка является неизлечимым заболеванием, вся терапия направлена на предупреждение аутоиммунных атак, устранение симптомов и предотвращение осложнений. При тяжелом течении больные госпитализируются в стационар и наблюдаются врачом, в легких случаях проводятся домашние мероприятия.
Основная программа лечения дискоидной красной волчанки включает следующие медикаменты:
- Антималярийные средства (Гидроксихлорохин) – снимают раздражительность кожи, устраняют интоксикацию. Назначаются при выраженном зуде и поражении эпидермиса.
- Антиоксиданты (альфа-токоферол) – предотвращают повреждение сосудов и появление эритем. Дозировки выписывает врач.
- Противоаллергические средства (Супрастин) – помогают снять зуд и шелушение. Обычно выписываются с первой группой препаратов.
- Анальгетики (Найз) – назначаются в таблетках трижды в сутки, срок лечения 10-14 дней до устранения симптомов дискоидной волчанки.
- Кортикостероиды (Бетаметазон) – выписываются при неэффективности предыдущей группы препаратов. Дозировки и курс лечения подбирает врач.
- Антибиотики (Клотримазол) – показаны при нагноении открытых ран. Могут применяться в мазях, уколах или таблетках.
При дискоидной волчанке запрещается наносить на кожу раздражающие или обезболивающие мази – это может спровоцировать серьезные осложнения.
Осложнения
При отсутствии лечения или нарушении рекомендаций врача дискоидная волчанка может привести к тяжелым последствиям:
- занесение инфекции;
- сепсис;
- появление множественных рубцов;
- переход патологии в системную красную волчанку.
Профилактика
Для предупреждения обострений необходимо придерживаться следующих правил:
- носить закрытую одежду;
- исключать загар;
- проводить профилактику простудных заболеваний;
- вести здоровый образ жизни.
Такая же профилактика направлена на предупреждение первой атаки дискоидной волчанки. Соблюдение этих рекомендаций исключает условия для аутоиммунного поражения собственных тканей организма.
Дискоидная волчанка является аутоиммунным заболеванием, при котором поражается кожа и поверхностные сосуды. Диагноз ставится на основании осмотра, анализов крови, проведения проб и биопсии. Лечение пожизненное, направлено на стабилизацию самочувствия больного и предупреждение обострений.
Причины дискоидной красной волчанки
Причины оставались на протяжении многих лет спорным вопросом среди докторов всех стран. Было много предположений, но на сегодня ни одна из теорий полностью не подтверждена. В прошлом веке внимание уделяли гипотезе о вирусной причине болезни. Действительно выделяли цитопатогенные вирусы, но они не были специфичны для данной болезни.
Вторая теория развития болезни — стрептококковая. У пациентов с рассматриваемым диагнозом часто находили большое количество стрептококков в местах поражения и анализах крови. Также часто при антистрептококковом лечении пациентам с красной дискоидной волчанкой становилось легче. Но в части случаев такие возбудители как стрептококки у пациентов обнаружены не были, потому ученые должны были заново заниматься этиологическими поисками касательно КВ.
Дискоидная красная волчанка на сегодня считается инфекционно-аллергическим аутоиммунным заболеванием. Тем не менее, патогенез досконально не изучен и не описан. В крови больных находится большое количество гамма-глобулинов. Проводят также анализы костного мозга, которые находят специфические патологические клетки. Типично расстройство в работе половой и эндокринной системы, угнетение функций коры надпочечников, нарушение процессов обмена веществ в организмах больных. Существует еще одна теория — что в патогенезе болезни имеет значение порфиринового обмена.
Выделены факторы, которые способствуют развитию болезни и обострению симптоматики дискоидной красной волчанки:
- воздействие ультрафиолетового излучения
- травмирование кожных покровов
- инфекционные болезни
- прием медицинских препаратов
- болезнь Рейно, акроасфиксия
- влияние низких температур на кожу
Чаще всего в анамнезе обнаруживается воздействие солнечного или искусственного ультрафиолетового облучения и сильное охлаждение кожи (или даже обморожение). В таких случаях болезнь поражает поврежденные зоны на коже.
Симптомы
Сначала появляются отечные пятна красно-розового оттенка. В большинстве случаев они появляются на лице. Постепенно они становится плотными, с многочисленными небольшими чешуйками, закрепленными у основания волосяных фолликулов. Если такую чешуйку удалить, на ее прилегающей поверхности видны мелкие шипы, которые являются ороговевшими пробками, вышедшими из устьев волосяных фолликулов. При попытке удаления чешуек возникает боль. А на их месте пораженная зона напоминает поверхность корки лимона.
Постепенно пораженная площадь становится большей, есть вероятность возникновения новых участков. По краям пораженного участка кожа красная, есть ороговение кожи и инфильтрация. По центру пораженного участка находится очаг атрофии, в котором кожа утончается, легко собирается в складки, если тронуть ее пальцами. Атрофические изменения развиваются еще быстрее в тех зонах, где есть волосы.
Суммируя выше сказанное, нужно отметить, что для дискоидной красной волчанки характерны такие симптомы:
- инфильтрация (в тканях собираются вещества, жидкости и элементы, что приводит к отеку)
- эритема (кожа краснеет)
- атрофия (инволюция, уменьшение объема и истончение ткани)
- гиперкератоз (роговой слой эпидермиса становится толще)
Кроме данной симптоматики, в части случаев фиксируют сосудистые звездочки (телеангиоэктазии) и участки, на которых повышена пигментация. Симптомы могут быть выражены неодинаково, это зависит от длительности развития болезни и состояния иммунитета.
Очаги поражения при дискоидной красной волчанке имеют размер 5 мм и больше. Они могут находиться в группках или по-одиночке. Чаще всего их наблюдают в области носа и щек, в форме «бабочки». Вероятно их появление в зоне роста волос на голове, на грудной клетке. В редких случаях пятна находят на ушных раковинах и слизистой оболочке. Когда процесс обширно распространяется, могут поражаться зона живота, плечевой пояс, спина и даже пальцы. В редких случаях наблюдают поражение глаз, тогда у больных отмечают такие заболевания как кератит, конъюнктивит или блефарит.
Дискоидная красная волчанка у мужчин
По статистике, данный вид красной волчанки отмечается у женщин чаще, чем у мужчин. Из 200 случаев болезни всего 3 касаются мужчин. Также известно, что у блондинов эту болезнь находят чаще, чем у брюнетов. Болезнь встречается часто в странах морским прохладным климатом и высокой влажностью. В тропическом климате дискоидная волчанка не так часто встречается, хотя там активно ультрафиолетовое излучение. Исследователи объясняют этот феномен более смуглой кожей местных жителей.
Распространенность заболевания среди женщин объясняется тем, что у лиц женского пола кожа более утонченная и нежная, а также у них гораздо активнее проходят гормональные процессы в организме. Среди причин женской заболеваемости КВ также беременности и первое время после родов.
Дискоидная красная волчанка фиксируется в основном у женщин от 20 до 40 лет. А среди мужчин, детей и пожилых людей всего 3% случаев болезни.
Диагностика
Постановка диагноза дискоидной красной волчанки в основном трудностей не вызывает. Врачи обращают внимание на типичную клиническую картину у пациента. Стоит отметить, что диагностические лабораторные методы исследования не выявляют изменений в показателях, отклонений от нормы часто не наблюдается.
Гистологические и другие методы для постановки диагноза в основном применяются для отличения болезни от схожих. Проводится дифференциальная диагностика с такими патологиями:
- экзема
- псориаз
- псевдопелада
- лимфоплазия
- фавус
- саркоидоз
Красную волчанку опытные специалисты легко отличают от псориаза. В случаях КВ основное количество высыпаний находится на лице. Для псориаза не характерно поражение лица, разве что в случаях болезни детей. Чешуйки при псориазе удаляются легко и безболезненно, а при волчанке их трудно отделить, и при удалении возникают болевые неприятные ощущения. Себорейная экзема отличается от дискоидной красной волчанки зудом пораженных зон. Чешуйки жирные, на них нет типичных «шипов», о которых было сказано выше.
Для уточнения диагноза могут понадобиться такие исследования:
- гистологическое исследование тканей (берут кусочек кожи или другой пораженной ткани, и проводят его микроскопический анализ, чтобы узнать о наружных изменениях, клеточном составе и состоянии)
- микроскопическое исследование волос и чешуек (дает возможность выявить возбудителя патологии)
- иммунофлюоресцентное исследование (иммунологический метод)
Лечение дискоидной красной волчанки
Лечение данной патологии во многом зависит от клинической формы и провоцирующих факторов развития болезни. Сначала нужно ликвидировать очаги хронической инфекции в организме, устранить расстройства эндокринной системы. Устраняют прочие раздражающие и провоцирующие факторы: лучевую терапию, ультрафиолетовое облучение, сквозняки, холод, наружные повреждения кожи.
Антималярийные препараты часто применяются при дискоидной красной волчанке. Применяют Хингамин (аналоги: Хлорохин, Делагил и Резохин), его дают перорально по 250 мг 2 раза в день после еды. Длительность первого этапа глечения: 10 дней. Дальше частоту приема уменьшают до одного раза в день (10 суток) и после до 2-х раз в неделю. Можно применять Плаквенил по 200 мг до 4-х раз в сутки. Названные лекарства дают хороший эффект при лечении КВ, но вызывают побочные действия. Поэтому при данной терапии нужно систематически проводить анализ крови и мочи, наблюдать за состоянием глазного дна и функциональностью печени.
Пресоцил также, как доказала медицинская практика, эффективен для лечения дискоидной красной волчанки. Дают от 1 до 3 таблетов 3 раза в сутки. Заменить лекарство можно Сентоном. При раннем обнаружении болезни эффективен Аминохинол, который дают больному по 0,05-0,15 г трижды в день, курсами по 7 дней с промежутками в 5 суток.
Если врач считает нужным, он может назначить антибиотики, в основном пенициллины с широким спектром антибактериальной активности. Не применяют при рассматриваемой патологии тетрациклины по причине фотосенсибилизации.
Когда дискоидная форма КВ переходит в системную, применяют кортикостероиды в индивидуальных дозах, их комбинируют в части случаев с цитостатиками, например, с циклофосфаном.
Лечение более эффективно, если в схему добавить никотиновую кислоту. Она защищает организм от негативного воздействия ультрафиолета, выводит токсины, стимулирует функцию коры надпочечников, уменьшает побочные эффекты от антималярийных препаратов. Ее дают больному 2 раза в день по 50 мг, после еды. Курс 1 месяц. Потом перерыв 2-3 недели, после чего курс нужно повторить. Таких циклов проводят от 2 до 5. В лечение вводят липотропные препараты, например, липамид. Иногда никотиновую кислоту 1% вводят инъекционно (внутримышечно от 1 до 5 мл).
Чтобы поддержать иммунитет на высоте, назначают больному поливитаминные комплексы с витаминами A, C, E, группы B, кроме витамина D², который может усугубить состояние при заболевании.
Врач должен учесть, что для лечения дискоидной красной волчанки нельзя применять сульфаниламиды (стрептоцид, сульфадиметоксин, бисептол) и стрептомицин, потому что исход болезни ухудшается. Волчанка может перейти в системную, если больной будет принимать эти лекарства.
Рацион для лечения волчанки также должен быть изменен. Желательно употреблять продукты, в которых содержится много никотиновой кислоты:
- печень
- треску
- горох
- фасоль
- гречку
- чечевицу
- ячневую кашу
- овсянку
Системная терапия при дискодиной красной волчанке включает и местные мази с фотозащитным свойством:
- Хинин
- Салол
- Фенкортозоль
- 5% Метилурацил
- мази на основе ланолина и цинковой пасты
Пораженный участок в части случаев обрабатывают Бийохинолом. В основном врачи советуют комбинировать мази. Например, утром применять фотозащитные кремы, а перед сном применять мази с содержанием кортикостероидов.
Профилактика
Специфическая профилактика ДКВ на сегодня не разработана по той причине, что причины и патогенез остаются для исследователей загадкой. Для профилактики повторений болезни после выздоровления проводят профилактические курсы весной и летом. Профилактика включает использование антималярийных средств. Сначала в сутки дают 1 таблетку, потом количество таблеток в неделю должно составлять 2-3 шт.
Другие методы профилактики: таблетки и инъекции никотиновой кислоты, а также фотозащитные препараты. Человек должен минимальное время находиться в холодных и слишком жарких помещениях. Не рекомендуется ему зимой пребывать на ветру, на морозе, а также в жаркое время года находиться под прямыми лучами солнца.
По возможности нужно избегать операций, прививок и вакцинирования, а также травмирования. Нужно заниматься физкультурой, гулять в парке, лесу или иных местах на свежем воздухе. Питание пациента должно быть полноценным, с небольшим количеством соли и сахара, без алкогольных напитков.
Прогноз
При хронической дискоидной КВ прогноз в основном благоприятный. Должна быть разработана адекватная схема лечения, чтобы вызвать длительные периоды ремиссии (когда симптомы утихают). Но в части случаев кожная форма волчанки переходит в системную. А это уже тяжелое заболевания с серьезными осложнениями. Часто такому переходу предшествует нарушение некоторых запретов: длительное нахождение на солнце, лечение сульфаниламидными медпрепаратами и стрептомицином, переохлаждение и другие факторы, которых следует избегать.
Пациент должен находиться под постоянным диспансерным наблюдением, проводятся клинические и лабораторные исследования, чтобы вовремя обнаружить перерождение в системный процесс. Важно следить за функцией и состоянием органов мочевыделения, сердца, дыхательной системы. Функционирование названных органов напрямую влияет на прогноз дискоидной красной волчанки.